Le resurfaçage de hanche
Il s’agit d’une forme de prothèse de hanche dans laquelle on conserve le col fémoral et vient juste resurfacer la tête fémorale , à l’inverse d’une prothèse totale classique ou on va couper le col fémoral.
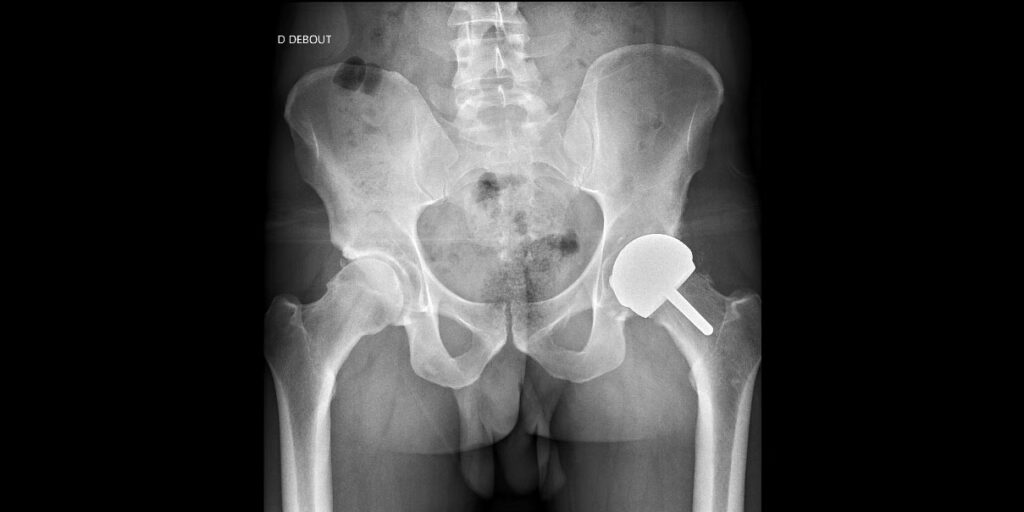
Cette technique s’adresse à des patients jeunes (moins de 65 ans) et/ou sportifs et/ou exerçant un métier physiquement exigeant, qui souffrent d’une arthrose de hanche (coxarthrose).
Par ailleurs, une bonne qualité osseuse et une tête fémorale de diamètre supérieur ou égal à 48 mm sont nécessaires pour assurer la bonne implantation d’un resurfaçage de hanche.
Les principaux avantages par rapport à une prothèse de hanche sont les suivants : absence de risque de luxation, absence de risque d’allongement de la jambe, respect du capital osseux fémoral, reprises des sports à impact possible, préservation de l‘anatomie, de la proprioception et de la biomécanique, absence de douleur de cuisse, facilité de
révision…
D’autres maladies que la coxarthrose peuvent atteindre l’articulation de la hanche, mais ne sont pas compatibles avec la mise en place d’une prothèse de resurfaçage de hanche.
Il s’agit notamment de l’ostéonécrose de la tête du fémur ou des rhumatismes inflammatoires comme la polyarthrite rhumatoïde.
L’existence d’anomalies morphologiques comme une dysplasie sévère de l’acetabulum ou d’importants remaniements de la jonction tête-col fémoral peuvent entrainer une impossibilité technique de mise en place d’un resurfaçage de hanche.
L’ostéoporose ou l’ostéopénie ne permettent pas d’obtenir une fixation satisfaisante de l’implant fémoral et majorent le risque d’échec fémoral dans les suites de l’opération.
Les prothèses de resurfaçage de hanche sont des prothèses de type métal-métal. Une grande inégalité de longueur des membres inférieurs ne peut être corrigée par un resurfaçage.
L’usure du cartilage qui aboutira à mettre l’os à nu dans sa forme majeure, est responsable de l’apparition de douleurs (de localisations et de caractéristiques très variables d’un cas à l’autre) accompagnées, le plus souvent, d’une raideur de l’articulation et d’une boiterie.
Dans certains cas, une chirurgie arthroscopique ou des gestes de remodelage de l’articulation sont possibles et permettent de soulager les douleurs en conservant l’articulation.
Si le traitement par les médicaments ne vous soulage plus, qu’une intervention permettant de conserver l’articulation ne peut pas être envisagée avec de bonnes chances de succès, et que vous y êtes éligible, la mise en place d’une prothèse de resurfaçage de hanche devient nécessaire.
En l’absence de traitement, les douleurs vont augmenter, la marche deviendra de plus en plus difficile et la mobilité pourra se réduire. Cette raideur peut rendre le geste opératoire plus délicat et persister en partie après l’opération.
Votre chirurgien vous prescrira un bilan radiographique, plus rarement un scanner ou une IRM. La radiographie est le plus souvent suffisante pour permettre un diagnostic de certitude.
L’anesthésiste vous demandera de faire une prise de sang, un examen cardiovasculaire et parfois d’autres examens selon vos antécédents (notamment une densitométrie osseuse pour détecter une éventuelle ostéopénie ou ostéoporose du col fémoral).
L’intervention est pratiquée sous anesthésie générale, ou rachianesthésie (anesthésie de la moitié inférieure du corps environ jusqu’au nombril). L’anesthésiste, que vous rencontrerez en consultation préopératoire, vous en précisera les modalités, les bénéfices et les risques et vous proposera la technique la plus adaptée à votre état de santé, en tenant compte également de vos souhaits.
Il est important, le jour de ce rendez-vous, d’indiquer à l’anesthésiste vos antécédents médicaux et allergies éventuelles, et de vous munir de vos différents examens médicaux récents ainsi que d’une ordonnance de vos traitements habituels établie par votre médecin traitant.
Le chirurgien va, dans un premier temps, accéder à votre articulation.
Chez Meriscience nous faisons partie d’un des rares centres dans le monde à pratiquer le resurfaçage de la hanche par la voie antérieure de Hueter, qui est la seule voie d’abord pour accéder à la hanche de manière inter-musculaire (sans section musculaire ou tendineuse) et inter-nerveuse (passage entre des muscles innervés par différents nerfs).
Pour pratiquer cette voie d’abord vous serez positionné sur une table de positionnement type table de Judet permettant de mobiliser votre hanche dans tous les plans de l’espace. Votre pied sera donc mis dans une botte puis rattaché à un dispositif permettant de le mobiliser.

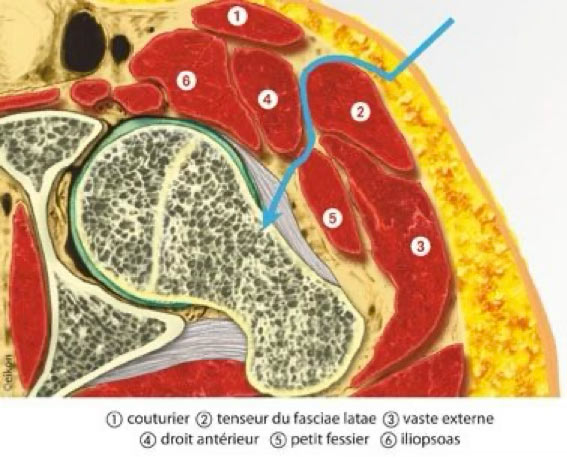
Voie antérieure de Hueter (passe en avant entre les muscles Tenseur du facia lata et Sartorius)
L’articulation de la hanche est ensuite ouverte puis la cavité du bassin (acetabulum) et la tête fémorale sont préparées pour accueillir l’implant. Le resurfaçage est composé de deux pièces constituées d’alliage métallique à base de chrome et de cobalt : le cotyle, qui sera enchâssé dans l’acetabulum et la cupule qui recouvrira la tête fémorale. La surface de glissement entre les deux pièces qui reproduit le rôle du cartilage, permettant une excellente mobilité de la prothèse et la meilleure résistance à l’usure possible, est de type métal-métal.
La fixation de la prothèse à l’os se fait, pour la cupule, au moyen d’un ciment acrylique (sorte de résine à prise rapide) et pour le cotyle, dans un premier temps par impaction, ce qui permet une stabilité mécanique immédiate, puis progressivement par l’os lui-même qui repousse dans toutes les anfractuosités de la prothèse et la stabilise ainsi biologiquement.
Les évènements qui peuvent perturber le bon déroulement de votre intervention
Un acte chirurgical n’est JAMAIS un acte anodin. Quelles que soient les précautions prises, le « risque zéro » n’existe pas.
Des complications peuvent survenir pendant l’intervention :
Malgré toutes les précautions lors du geste chirurgical, il peut se produire, dans de rares cas, des complications, souvent aussitôt soignées par un traitement adapté :
- Un saignement
- Une fracture
- L’atteinte d’un nerf (sciatique ou crural
Des complications peuvent survenir à distance de l’intervention :
Complications précoces
• Hématomes
• Infection de la région opérée (= infection du site opératoire)
• Phlébite (caillot sanguin dans les veines de la jambe)
Pour prévenir ce risque un traitement qui rend le sang plus fluide (=
anticoagulant ou antiagrégant) vous sera prescrit. Il peut nécessiter une
surveillance par des prises de sang régulières. Ce traitement est efficace,
mais n’élimine pas complètement le risque de phlébite.
Le lever précoce et la marche sont favorisés pour réduire ce risque
thrombo-embolique
Une fracture du col fémoral peut survenir après le resurfaçage. Elle est prévenue
en évitant d’implanter un resurfacage en cas d’ostéopénie et en appliquant une
technique chirurgicale précise pour préparer la tête fémorale. Malgré ces précautions quelques rares cas de fracture du col peuvent survenir, conduisant
alors le plus souvent à une ré-intervention avec mise en place d’une prothèse totale de hanche conventionnelle.
Complications tardives :
- Usure
- Le descellement
- L’os avec son vieillissement peut se fissurer ou casser autour de la prothèse.
- Des réactions synoviales aux débris métalliques ont été rapportées avec les
couples de frottement métal-métal. Elles sont exceptionnelles avec le resurfaçage.
Remplacement de la Prothèse
- Lorsqu’un resurfaçage se détériore, il faut en général la remplacer. Les modalités de ce remplacement sont très variables, allant du plus simple au plus compliqué selon les cas. Cependant, la préservation du stock osseux fémoral permet en cas de reprise de resurfaçage d’implanter une prothèse de hanche sans aucune difficulté (comme lors d’une chirurgie primaire).
- Toutes les complications citées peuvent imposer de réaliser des traitements complémentaires, médicaux ou chirurgicaux adaptés à votre état.
Comment vit-on avec un resurfaçage hanche ?
Dans l’immense majorité des cas, on vit normalement avec un resurfaçage de hanche.
Contrairement à une prothèse de hanche, il n’existe pas de contre-indication fonctionnelle. Aucune adaptation de votre activité physique n’est nécessaire.
Il faut le plus souvent plusieurs mois pour tirer tout le bénéfice de l’opération. Du fait du mauvais fonctionnement de votre hanche avant l’opération, vos muscles ont bien souvent fonctionné dans de mauvaises conditions plusieurs mois voire plusieurs années. Il leur faudra donc du temps pour reprendre leur force et leur souplesse. Les progrès seront réguliers durant les trois premiers mois.
En pratique il faut attendre au moins 6 mois pour « oublier » la hanche. Au-delà de ces 6 mois il n’est pas rare que la hanche reste sensible et fatigable à l’occasion d’efforts prolongés ou après une longue période de repos. Ceci ne doit pas vous décourager. Le temps de la cicatrisation, de l’adaptation de votre squelette à votre prothèse et de
récupération de la souplesse et de la force de vos muscles est long.
La conduite automobile : Il est nécessaire d’attendre un mois, pour retrouver les réflexes nécessaires à une conduite sûre. Durant les premières semaines, les traitements analgésiques, le manque de force et de mobilité de votre hanche ainsi que des phénomènes douloureux peuvent limiter votre aptitude à réagir rapidement. Durant cette période il est donc sage d’éviter la conduite automobile. En revanche, il vous sera immédiatement possible de voyager comme passager.
Le sport : Non seulement le sport n’est pas contre-indiqué mais, au contraire, la pratique d’un sport d’entretien adapté à votre état général vous sera bénéfique. Aucun sport n’est interdit même ceux à impact important (ski, football, rugby, parachutisme, sports de combat, course à pied…). De même, il n’y a pas de restriction de mouvements (du fait de l’absence de risque de luxation) et les sports comme la danse, le yoga peuvent être repris sans inquiétude.
Le travail : Là encore, aucun poste de travail n’est contre-indiqué avec un resurfaçage même pour les travailleurs manuels. Les études montrent que plus de 98% des patients retrouvent leur poste de travail sans reclassement professionnel.
Les traitements médicaux : Si vous suivez un traitement médicamenteux, celui-ci doit être signalé à votre anesthésiste car il doit parfois être modifié ou interrompu pour préparer votre intervention. Les traitements qui modifient votre coagulation(aspirine, Plavix, injections d’anticoagulants, (Sintrom, Préviscan, Pradaxa, Xarelto, Eliquis…) nécessitent souvent des adaptations afin d’assurer votre sécurité.
Les consignes préopératoires :
- Respectez les consignes que vous a données votre anesthésiste.
- N’oubliez pas d’apporter les examens qui ont été prescrits : examens
sanguins, radiographies, examens dentaires et cardiaques. - Apportez aussi les appareillages qui vous ont été conseillés : béquilles,
bas de contention, coussins de glace. - Il n’est pas exceptionnel que les deux hanches soient atteintes. Si la
hanche opposée à celle pour laquelle une intervention a été décidée devenait plus gênante et que vous souhaitiez changer le côté de votre intervention, il est indispensable que vous préveniez votre chirurgien à
l’avance. En effet, le matériel nécessaire à une intervention de l’autre côté
pourrait ne pas être disponible et votre dossier doit être modifié pour éviter tout risque de confusion. - Si des consignes de toilette ou de préparation de votre peau vous ont été
données, il est important de les respecter.
Au moment de votre admission, il faut signaler tout événement qui aurait pu arriver depuis votre dernière consultation : toute maladie (en particulier toute infection) problème de peau (plaie, infection, rougeur), tout changement de votre traitement médicamenteux, infiltration de votre articulation, prise d’un traitement qui vous avait été déconseillé, oubli d’un examen que vous deviez réaliser. Il est parfois préférable de différer votre intervention si votre sécurité est en jeu.
Lors de votre hospitalisation, votre nom, l’intervention pour laquelle vous êtes
hospitalisé(e), le côté de l’opération, vous seront demandés à de nombreuses reprises (certains chirurgiens appliquent sur la zone opérée ou à proximité une ou plusieurs marques avec un feutre dermographique). Il s’agit de précautions obligatoires qui ont démontré leur efficacité pour assurer votre sécurité.
Durant la durée de votre hospitalisation, vous serez pris en charge par votre chirurgien, l’anesthésiste, et le personnel médical et paramédical de l’établissement. Respectez scrupuleusement les consignes qu’ils vous donneront car elles vous protègent. Si vous ne les comprenez pas, n’hésitez pas à demander des explications.
La durée de l’hospitalisation dépend de l’intervention pratiquée, des suites opératoires, de votre état général, mais aussi des conditions de votre retour à domicile.
Dès votre retour, contactez votre médecin traitant : l’établissement dans lequel vous avez été hospitalisé est un milieu médical très sécurisé, votre domicile est au contraire un univers moins protégé.
L’aide de votre médecin traitant doit accompagner cette transition. Remettez-lui les courriers de votre chirurgien et de votre anesthésiste s’il ne les a pas déjà reçus par la poste.
Trois points doivent être particulièrement surveillés :
- Cicatrice et fils :
Le plus souvent, la cicatrice sera fermée par des fils cachés sous la peau puis recouvert d’une colle permettant l’absence de pansement et de soins infirmiers. Il est donc possible de se doucher dessuite après l’intervention et la colle tombera d’elle-même au bout de quelques semaines. - Traitement médical
• Les médicaments contre la douleur (= antalgiques) : habituellement la hanche opérée est modérément douloureuse. Néanmoins, la zone opératoire est rarement indolore avant le trentième jour, ce qui est normal. Des douleurs sont assez fréquentes pendant cette période. Votre anesthésiste, votre chirurgien ou votre médecin vous ont donc prescrit des antalgiques. S’ils ne sont pas suffisants ou si vous ne les tolérez pas (douleurs abdominales, nausées, vomissements…), parlez-en à votre médecin traitant.
• Les anticoagulants ou antiagrégants plaquettaires (aspirine) : Ils sont indispensables pour diminuer le risque de phlébite et d’embolie pulmonaire, mais ils sont potentiellement dangereux. En excès, ils peuvent occasionner des hémorragies ou des hématomes. En quantité insuffisante, ils ne protègent plus ou protègent moins bien contre le risque de phlébite.
Il ne faut jamais en modifier la dose ni la fréquence de prise vous-même. Ce traitement peut nécessiter une surveillance par des prises de sang
régulières obligatoires. La surveillance de ce traitement est confiée à votre
médecin traitant. - Prévention des luxations :
Ce risque n’existant pas, il n’y a aucune restriction durant la période post-opératoire.
- Les habitudes varient selon les chirurgiens et les techniques utilisées. Elles sont adaptées à vos progrès lors de votre hospitalisation et à chaque cas.
- Il n’y a aucune consigne de durée pour les béquilles et elles ont en moyenne conservées de 5 à 15 jours. Si une canne simple vous parait utile, n’hésitez pas à la prendre (toujours du côté opposé à l’opération). Votre hanche ne vous portera pas tout de suite comme vous en avez l’habitude et vous risquer davantage une chute. De plus une canne ou une béquille signalera votre vulnérabilité temporaire et pourra vous éviter les bousculades.
- Quoi qu’il en soit, c’est avant tout la reprise progressive de la marche et de vos activités habituelles qui rendront à votre hanche un fonctionnement normal.
Prévention des infections :
Un resurfaçage est un matériel inerte que vos défenses immunitaires ne peuvent protéger si une bactérie vient s’y fixer. Lors d’une infection à distance (plaie infectée, infection urinaire, gynécologique, dentaire, cutanée…) ou lors d’une autre intervention chirurgicale même anodine (chirurgie dentaire, par exemple), des bactéries peuvent passer dans le sang et venir se fixer sur votre prothèse. Signalez donc avant tout soin que vous êtes porteur d’une prothèse et signalez toute fièvre ou infection à votre médecin traitant afin qu’elle soit traitée rapidement.
Suivi clinique et radiologique
La loi « Jardé » impose un suivi après votre opération. Votre chirurgien sera donc amené à effectuer des contrôles cliniques, radiologiques et biologiques de manière régulière, les résultats seront incorporés à votre dossier médical. Les données (anonymes) de votre dossier pourront servir à des études et faire l’objet de communications ou publications scientifiques par votre chirurgien.
Le suivi est variable selon le chirurgien. Cependant, une visite post-opératoire aux environs de la 6ème semaine est nécessaire afin de s’assurer de la bonne récupération fonctionnelle. Par la suite, un suivi est indispensable avec un examen clinique et des radiographies afin de surveiller le resurfaçage. Le protocole de suivi varie selon les chirurgiens le plus souvent de façon annuelle mais selon les cas, tous les 2 à 5 ans en fonction de l’ancienneté de l’intervention et de vos symptômes..
Les dosages sanguins
Il peut être envisagé de procéder à une prise de sang afin de mesurer les taux de Cobalt et de Chrome. Ceci permet d’avoir une vision très précise de l’état de fonctionnement du resurfaçage et de surveiller de façon biologique le comportement de la hanche.
« Quelle va être la taille de ma cicatrice ? » :
La taille de la cicatrice varie en fonction de nombreux facteurs : l’enraidissement, les gestes chirurgicaux antérieurs mais surtout la corpulence qui rend la hanche plus profonde. Elle varie de 8 à 15 centimètres mais peut aller jusqu’à 30 centimètres dans les cas difficiles.
« Ma jambe opérée est-elle plus longue que l’autre ? » :
C’est une sensation relativement fréquente. Il s’agit souvent d’une fausse impression passagère liée au fait que le resurfaçage a corrigé l’usure ou une déformation de l’articulation. Tout le monde n’a pas les deux jambes exactement de la même longueur ! Le bassin et le dos compensent une différence de quelques millimètres et cette impression disparaît en quelques mois.
« J’ai encore du mal à monter les marches, j’ai tendance à boiter lorsque je suis
fatigué ou que je suis resté assis longtemps, est-ce normal ? » :
Les muscles mettent un temps plus ou moins long à retrouver leur tonus surtout lorsque l’articulation est encore douloureuse. C’est pourquoi il faut souvent plusieurs semaines ou mois pour retrouver une force normale.
« Est-ce que je risque de faire sonner les portiques détecteurs de métaux dans les
aéroports ? »
Oui. Aucun document médical n’est conseillé par les services de sécurité des aéroports. La police de sécurité saura localiser votre prothèse par les détecteurs de métaux ou par le scanner aux postes frontières.
« Puis-je reprendre le sport ? A partir de quand ? » :
D’une façon générale, une pratique sportive adaptée à votre état général n’est pas contreindiquée mais, au contraire, vous sera bénéfique. Les conseils pour la reprise du sport ont été précisés précédemment. N’hésitez pas interroger votre chirurgien qui saura vous répondre en tenant compte de votre situation. Dans l’ensemble, les sports portés (sans impact) de type nage, vélo sont repris au bout d’un mois et ceux à impact au troisième mois.
« Existe-il des positions à ne pas faire ? »
Aucun mouvement n’est contre-indiqué.
« Devant quels signes dois-je m’inquiéter ? »
- Une température élevée
- Un gonflement et une rougeur ou un écoulement au niveau de la cicatrice
- Une douleur et un gonflement du mollet
- Une oppression respiratoire
- Et d’une façon générale, tout symptôme nouveau. Sans attendre, appelez un médecin (de préférence, votre médecin traitant). Si vous ne parvenez pas à le joindre, contactez l’établissement où vous avez été opéré.
Ce document a été rédigé en s’inspirant du guide patient pour resurfaçage de hanche de la SOFCOT disponible sur le site www.sofcot.fr .
- 1
L’arthrose de la hanche
Une maladie dégénérative provoquant douleur et raideur de la hanche, avec des solutions pour mieux la gérer.
- 2
La prothèse totale de hanche
La prothèse totale de hanche remplace l’articulation pour soulager les douleurs et restaurer la mobilité.
- 3
Le resurfaçage de hanche
Le resurfaçage de hanche conserve l’os tout en remplaçant les surfaces articulaires endommagées.

